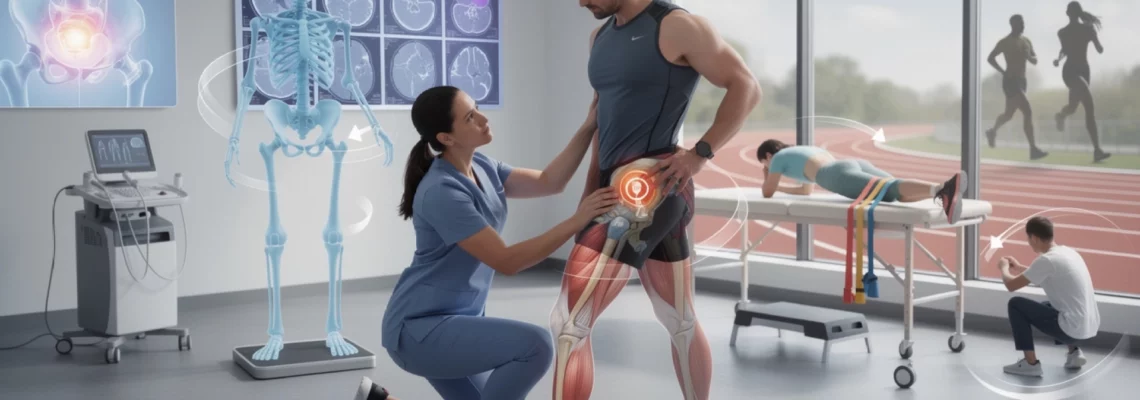
La tendinite du moyen fessier représente l’une des pathologies les plus invalidantes chez les coureurs et les sportifs pratiquant des activités nécessitant une stabilisation pelvienne importante. Cette inflammation du tendon glutéal affecte jusqu’à 20% des douleurs latérales de hanche non arthrosiques, particulièrement chez les femmes d’âge moyen. Contrairement aux idées reçues, cette pathologie ne se limite pas à une simple inflammation, mais constitue un processus dégénératif complexe impliquant des facteurs biomécaniques, hormonaux et posturaux spécifiques.
Les répercussions de cette tendinopathie sur la qualité de vie peuvent être considérables, allant de la simple gêne lors de la montée d’escaliers jusqu’à l’impossibilité de pratiquer une activité sportive. La compréhension moderne de cette pathologie révèle qu’elle nécessite une approche thérapeutique active et progressive, abandonnant définitivement les anciennes recommandations de repos absolu au profit d’un réentraînement tendineux spécifique.
Anatomie et biomécanique du muscle moyen fessier dans la stabilisation pelvienne
Structure anatomique du gluteus medius et ses insertions osseuses
Le muscle moyen fessier présente une architecture complexe en forme d’éventail, s’étendant depuis l’aile iliaque jusqu’au grand trochanter du fémur. Cette disposition anatomique particulière lui confère une capacité unique de stabilisation multidirectionnelle du bassin. Ses fibres antérieures, moyennes et postérieures possèdent des orientations différentes, permettant à la fois l’abduction, la rotation interne et la flexion de hanche selon les portions sollicitées.
L’insertion distale sur le grand trochanter constitue le point de convergence de toutes ces forces, expliquant pourquoi cette zone représente le siège privilégié des tendinopathies. La vascularisation tendineuse présente une zone hypovascularisée située à environ 2 centimètres de l’insertion osseuse, créant une vulnérabilité particulière à cet endroit précis.
Fonction stabilisatrice lors de l’appui unipodal en course à pied
Lors de chaque foulée, le moyen fessier doit supporter une charge équivalente à trois fois le poids corporel pour maintenir la stabilité du bassin en phase d’appui unipodal. Cette contrainte mécanique exceptionnelle s’explique par la physique des leviers : le centre de gravité du corps se trouve éloigné du point d’appui que représente la hanche en charge, créant un bras de levier défavorable.
La contraction du moyen fessier n’est pas un simple raccourcissement musculaire, mais plutôt une série de micro-ajustements isométriques destinés à contrer la bascule gravitaire du bassin. Cette particularité biomécanique explique pourquoi la rééducation doit privilégier les exercices en chaîne fermée et les contractions excentriques.
Mécanismes compensatoires du tenseur du fascia lata et du petit fessier
En cas de défaillance du moyen fessier, le tenseur du fascia lata et le petit fessier tentent de compenser cette instabilité pelvienne. Cependant, ces muscles possèdent un bras de levier moins favorable et une orientation différente, générant des contraintes en cisaillement sur les structures adjacentes. Cette compensation pathologique peut conduire au développement d’un syndrome de l’essuie-glace ou d’une bursite trochantérienne secondaire.
<p
À long terme, cette hyper-sollicitation du tenseur du fascia lata entretient une traction excessive sur le tractus ilio-tibial, ce qui augmente encore la compression au niveau du grand trochanter. Le petit fessier, de par sa position plus antérieure, contribue aussi à la rotation interne de hanche, modifiant subtilement l’orientation des forces sur le tendon du moyen fessier. Vous comprenez ainsi pourquoi, dans un protocole de rééducation complet, il est indispensable de traiter l’ensemble du complexe latéral de hanche, et pas uniquement le tendon douloureux.
Analyse biomécanique de la démarche de trendelenburg
La démarche de Trendelenburg illustre de façon spectaculaire le rôle du moyen fessier dans la stabilisation pelvienne. Lorsqu’il est déficient, le bassin s’abaisse du côté du membre non porteur à chaque pas, créant ce que l’on appelle une chute pelvienne controlatérale. Le patient compense souvent en inclinant le tronc au-dessus de la hanche porteuse afin de réduire le bras de levier et donc l’effort musculaire nécessaire.
Sur le plan mécanique, cette inclinaison du tronc permet de rapprocher le centre de gravité de l’axe de la hanche en appui, diminuant la tension sur le tendon du moyen fessier, mais au prix de surcharges ailleurs (rachis lombaire, genou, cheville). Ce schéma compensatoire peut devenir chronique et favoriser d’autres douleurs, notamment lombalgies et gonalgies latérales. Analyser cette démarche de Trendelenburg en consultation ou sur tapis de course permet donc de cibler très précisément le déficit de stabilisation pelvienne et de personnaliser la rééducation.
Étiologie et facteurs de risque spécifiques aux tendinopathies du moyen fessier
Syndrome de l’essuie-glace et friction du tractus ilio-tibial
Le syndrome de l’essuie-glace, bien connu des coureurs pour ses douleurs latérales de genou, peut s’exprimer plus haut au niveau de la hanche. Le tractus ilio-tibial, prolongement tendineux du fascia lata, glisse en effet d’avant en arrière sur le grand trochanter lors de la marche et de la course. En cas de raideur, de surmenage ou de défaut d’alignement du membre inférieur, ce glissement devient une véritable friction, comparable à une corde qui frotte toujours au même endroit.
Cette friction répétée entraîne une irritation de la bourse trochantérienne et une augmentation de la pression sur les tendons fessiers, en particulier celui du moyen fessier. C’est ainsi que se constitue progressivement un tableau de tendino-bursite trochantérienne, mêlant composante tendineuse et boursite. Chez certains coureurs, le syndrome de l’essuie-glace et la tendinite du moyen fessier coexistent, créant un cercle vicieux de douleur et de compensation qu’il faut impérativement rompre par un travail de souplesse, de renforcement et parfois de correction podologique.
Dysfonctions posturales liées au syndrome croisé inférieur de janda
Le syndrome croisé inférieur décrit par Janda met en évidence un déséquilibre fréquent entre groupes musculaires toniques et phasiques au niveau du bassin et du tronc. Concrètement, on observe souvent une hypertonie des fléchisseurs de hanche (psoas-iliaque, droit fémoral) et des extenseurs lombaires, associée à une faiblesse relative des abdominaux et des fessiers, en particulier du moyen fessier. Cette configuration aboutit à une antéversion pelvienne et à une hyperlordose lombaire.
Dans ce contexte postural, le moyen fessier est constamment en position de désavantage mécanique, obligé de travailler davantage pour stabiliser un bassin déjà déséquilibré. Chaque pas, chaque montée d’escalier, impose au tendon des contraintes accrues, alors même que sa capacité de régénération est parfois diminuée (âge, ménopause, sédentarité). Corriger une tendinite du moyen fessier sans prendre en compte ce syndrome croisé inférieur revient un peu à réparer un hauban sur un mât de bateau sans vérifier l’inclinaison du mât lui-même.
Surmenage fonctionnel chez les coureurs de trail et marathoniens
Chez les coureurs de trail et les marathoniens, la tendinite du moyen fessier résulte le plus souvent d’un surmenage fonctionnel. Les volumes d’entraînement élevés, associés à un terrain irrégulier, multiplient les phases d’appui unipodal instable. En descente notamment, les contractions excentriques du moyen fessier se succèdent, comme si l’on freinait en permanence la bascule du bassin et du tronc. À la longue, ces microtraumatismes dépassent la capacité de réparation tendineuse.
Les erreurs de planification de l’entraînement jouent également un rôle majeur : augmentation trop brutale du kilométrage hebdomadaire, absence de jours de récupération active, manque de préparation musculaire spécifique. Ajoutons à cela des facteurs extrinsèques comme des chaussures usées ou inadaptées au type de foulée, et vous obtenez un contexte idéal pour faire émerger une tendinopathie du moyen fessier. C’est pourquoi la prévention chez ces sportifs passe nécessairement par une programmation fine des charges, une surveillance des signaux d’alerte et un travail ciblé de renforcement latéral de hanche.
Déséquilibres musculaires entre rotateurs internes et externes de hanche
Le moyen fessier n’agit pas isolément : il travaille en synergie avec l’ensemble des rotateurs internes et externes de hanche. Lorsque les rotateurs internes (comme le petit fessier antérieur ou le tenseur du fascia lata) sont surdominants par rapport aux rotateurs externes (piriforme, obturateurs, jumeaux), la hanche a tendance à s’enrouler vers l’intérieur à chaque foulée. Cette rotation interne excessive augmente le bras de levier et donc la tension sur le tendon du moyen fessier.
À l’inverse, une hyperactivité des rotateurs externes associée à une faiblesse du tronc latéral peut générer un valgus dynamique du genou et un déplacement latéral du bassin. Dans les deux cas, le résultat est le même : le tendon du moyen fessier travaille en « torsion », comme une corde que l’on vrille au lieu de la tendre dans l’axe. Un bilan musculaire précis, accompagné d’exercices de renforcement sélectif et de contrôle moteur, permet de corriger ces déséquilibres et de réduire durablement les contraintes pathologiques sur le tendon.
Diagnostic différentiel et examens cliniques spécialisés
Test de trendelenburg modifié et évaluation de la stabilité pelvienne
Le test de Trendelenburg modifié reste l’un des outils cliniques les plus pertinents pour évaluer la fonction du moyen fessier. Le patient se tient debout, pieds nus, puis se met en appui sur une seule jambe pendant au moins 30 secondes. Le praticien observe l’alignement du bassin, l’éventuelle chute du côté libre, ainsi que les compensations du tronc. Une chute pelvienne controlatérale ou une inclinaison ipsilatérale du buste signe une insuffisance de stabilisation latérale.
Pour affiner l’analyse, ce test peut être réalisé de manière dynamique, en demandant au patient de monter et descendre une marche ou d’effectuer des mini-squats unipodaux. Vous verrez alors apparaître plus clairement un valgus du genou, une rotation interne du fémur ou une bascule du bassin, autant d’indices d’un déficit du moyen fessier. Couplé à une échelle de douleur et à l’observation de la démarche, ce test de Trendelenburg modifié offre une évaluation fonctionnelle simple mais très riche pour orienter la prise en charge.
Manœuvre de faber et recherche d’un conflit fémoro-acétabulaire
La manœuvre de Faber (Flexion, ABduction, Rotation Externe) permet de distinguer une tendinopathie du moyen fessier d’autres causes de douleurs de hanche, notamment intra-articulaires. En position décubitus dorsal, le praticien place le talon du patient sur le genou opposé, puis laisse tomber doucement le genou vers l’extérieur tout en stabilisant le bassin. Une douleur profonde dans l’aine ou une limitation marquée du mouvement orientent plutôt vers un conflit fémoro-acétabulaire ou une coxarthrose débutante.
À l’inverse, si la manœuvre est bien tolérée mais qu’une douleur apparaît à la palpation du grand trochanter ou lors de la contraction contrariée en abduction, la suspicion d’une tendinite du moyen fessier se renforce. Cette distinction est cruciale, car le traitement d’un conflit fémoro-acétabulaire (souvent plus chirurgical ou orienté vers la décharge articulaire) diffère profondément de celui d’une tendinopathie glutéale, qui repose surtout sur la rééducation active et la correction biomécanique.
Échographie musculo-squelettique des tendons fessiers
L’échographie musculo-squelettique est un examen de choix pour visualiser les tendons fessiers en temps réel. Elle permet de mettre en évidence un épaississement tendineux, une désorganisation des fibres, des zones hypoéchogènes évocatrices de microdéchirures, ou encore une bursite trochantérienne associée. La grande force de cet examen réside dans sa dynamique : le radiologue peut solliciter le tendon, demander des mouvements actifs ou résistés, et corréler immédiatement l’image à la douleur ressentie.
Dans le cadre d’une tendinite du moyen fessier, l’échographie guide également certains gestes thérapeutiques comme les infiltrations de corticoïdes ou d’acide hyaluronique, et les injections de PRP. Elle permet de cibler très précisément la zone lésée, ce qui augmente l’efficacité du traitement et diminue les risques de diffusion dans les tissus voisins. Enfin, répétée à distance, elle offre un moyen objectif de suivre l’évolution de la tendinopathie et la qualité de la cicatrisation tendineuse.
IRM avec séquences STIR pour l’analyse des tendinopathies
L’IRM, notamment avec des séquences STIR ou T2 pondérées avec suppression de graisse, fournit une analyse détaillée des structures profondes de la hanche. Dans les tendinopathies du moyen fessier, on observe souvent un hypersignal intratendineux traduisant un remaniement dégénératif, parfois associé à un œdème osseux au niveau du grand trochanter. L’IRM permet aussi de distinguer une tendinopathie simple d’une rupture partielle ou complète, ce qui conditionne directement le choix thérapeutique.
De plus, cet examen explore l’ensemble du complexe péri-trochantérien : petit fessier, bourses séreuses, tractus ilio-tibial, mais aussi l’articulation coxo-fémorale et le rachis lombaire bas. Il aide ainsi à écarter une pathologie intra-articulaire ou radiculaire mimant une douleur latérale de hanche. Même si elle n’est pas systématique, l’IRM devient un outil précieux dans les formes chroniques, résistantes au traitement conventionnel, ou lorsque la chirurgie est envisagée et que l’on doit cartographier précisément les lésions.
Protocoles de rééducation kinésithérapeutique ciblés
La rééducation kinésithérapeutique constitue le pilier central du traitement d’une tendinite du moyen fessier. L’objectif n’est pas seulement de calmer la douleur, mais de réentraîner progressivement le tendon à supporter des charges fonctionnelles, puis sportives. On peut comparer cette rééducation à la remise en état d’un câble usé : il ne suffit pas de le laisser au repos, il faut le retendre progressivement dans le bon axe, avec des contraintes croissantes mais contrôlées.
Dans une première phase, le kinésithérapeute privilégie les exercices isométriques indolores ou peu douloureux (ponts fessiers, clamshells, abductions en décubitus latéral avec très faible amplitude). Ces contractions statiques permettent de stimuler la synthèse de collagène sans provoquer de mouvements de cisaillement excessifs. En parallèle, un travail de contrôle moteur et de proprioception en appui bipodal puis unipodal est mis en place afin de réapprendre au bassin à rester stable.
Lorsque la douleur diminue et que la fonction s’améliore, le programme évolue vers des exercices en chaîne fermée plus spécifiques : squats latéraux, pas chassés avec élastique, marches latérales, montées sur step en contrôle strict du bassin. Les contractions excentriques, particulièrement efficaces pour renforcer les tendons, sont introduites progressivement. Vous apprendrez par exemple à contrôler la descente d’une jambe en appui unipodal, comme si vous posiez votre pied au ralenti sur une marche.
La phase finale de la rééducation vise la réintégration sportive : travail de course sur tapis avec analyse vidéo, augmentation graduelle des distances, introduction de changements de direction et de dénivelés pour les traileurs. Le kinésithérapeute fixe généralement un seuil de douleur acceptable pendant l’exercice (souvent inférieur ou égal à 2/10) qui doit disparaître dans les 24 heures. Ce repère simple vous aide à ajuster vous-même la charge de travail et à éviter les récidives par surmenage.
Techniques manuelles ostéopathiques et thérapies physiques avancées
En complément de la rééducation active, les techniques manuelles ostéopathiques peuvent jouer un rôle important dans la prise en charge globale. L’ostéopathe va rechercher et corriger les restrictions de mobilité au niveau du bassin, du sacrum, de la colonne lombaire et parfois même du pied et du genou. En réharmonisant ces chaînes articulaires, on réduit les contraintes parasites qui s’exercent sur le moyen fessier à chaque pas. C’est un peu comme réaligner un châssis de voiture avant de régler la tension d’un seul amortisseur.
Les techniques myofasciales ciblant le tenseur du fascia lata, le tractus ilio-tibial et les muscles rotateurs de hanche permettent également de diminuer les tensions et les phénomènes de compression au niveau du grand trochanter. Associées aux massages transverses profonds réalisés par le kinésithérapeute, elles favorisent une meilleure vascularisation locale et une organisation plus homogène des fibres de collagène. Ces approches manuelles doivent toutefois rester dosées : une douleur excessive pendant la séance est souvent contre-productive.
Les thérapies physiques avancées complètent ce dispositif. Les ondes de choc extracorporelles (ESWT) ont montré leur efficacité dans les tendinopathies glutéales chroniques, en stimulant la néovascularisation et le remodelage tendineux via des microtraumatismes contrôlés. Les ultrasons thérapeutiques, la técarthérapie, ou encore certains lasers de haute énergie, peuvent être utilisés pour moduler la douleur, réduire l’inflammation locale et accélérer les processus de cicatrisation.
Dans les cas récalcitrants, des techniques plus invasives mais toujours mini-invasives peuvent être proposées, comme les infiltrations guidées par imagerie (corticoïdes, PRP, voire combinaisons PRP + acide hyaluronique). Elles ne remplacent pas la rééducation, mais offrent une fenêtre de confort permettant d’engager ou de poursuivre efficacement le travail fonctionnel. Le choix de ces options se fait toujours au cas par cas, en concertation entre médecin du sport, radiologue interventionnel et kinésithérapeute.
Prévention des récidives et optimisation de la performance sportive
Prévenir une récidive de tendinite du moyen fessier est tout aussi important que traiter l’épisode aigu. La première clé réside dans le maintien, à long terme, d’un programme de renforcement des fessiers et du tronc latéral. Quelques exercices simples, intégrés 2 à 3 fois par semaine à votre routine (ponts fessiers, abductions avec élastique, appuis unipodaux contrôlés), suffisent souvent à conserver une bonne stabilité pelvienne. Pensez-y comme à un entretien régulier : mieux vaut huiler la mécanique que réparer à nouveau le tendon.
L’optimisation de la technique de course joue également un rôle déterminant. Réduire la longueur de la foulée, augmenter légèrement la cadence, éviter les appuis trop « en avant » du centre de gravité, permet de diminuer les forces de freinage et les contraintes latérales. Un bilan de course avec analyse vidéo, réalisé par un kinésithérapeute du sport ou un entraîneur spécialisé, peut vous aider à corriger les erreurs gestuelles qui surchargent le moyen fessier. Des semelles orthopédiques, lorsqu’un trouble de l’axe pied-genou-hanche est objectivé, peuvent compléter cette optimisation.
Enfin, la gestion de la charge d’entraînement est capitale, surtout pour les traileurs et marathoniens. La règle des 10 % (ne pas augmenter le volume hebdomadaire de plus de 10 % d’une semaine à l’autre) reste un repère simple mais efficace. Varier les surfaces, alterner les intensités, intégrer des jours de récupération active et des périodes de renforcement hors saison permet de rendre le tendon plus tolérant aux contraintes. En écoutant les signaux précoces (raideur matinale, gêne à la montée des escaliers, douleur nocturne en décubitus latéral), vous pourrez adapter rapidement votre programme et éviter que la tendinite du moyen fessier ne redevienne un frein à votre performance et à votre vie quotidienne.